CKD合并糖尿病患者常用药配伍禁忌有哪些?火速收藏!
2023-09-22 14:36:43 来源:J Diabetes Complications 医脉通编译 阅读:54次
目前,KDIGO指南建议,肾素血管紧张素醛固酮系统抑制剂(RAASi)、钠葡萄糖共转运蛋白2抑制剂(SGLT-2i)以及新型非甾体醛固酮抑制剂(n-MRA)是治疗慢性肾脏病(CKD)合并糖尿病的三大基石。然而,慢性肾脏病(CKD)合并糖尿病患者的病情复杂,治疗难度大,常常需要同时服用多种药物来控制血糖、血压、血脂等指标。然而,不同药物之间可能存在相互影响,因此需要医生合理配伍药物,以最大限度地保护患者的肾脏功能。
2023年,8月刊的J Diabetes Complications发表了一篇关于CKD合并2型糖尿病患者用药配伍的文献综述。该综述从机制入手,详细阐明了RAASi、SGLT-2i、n-MRA药物的配伍方法,为临床医生提供了重要的参考依据。简而言之,RAASi+SGLT-2i+n-MRA可最大限度的保护CKD合并2型糖尿病患者的肾脏功能,以及降低患者的死亡风险。
RAASi
RAASi,即肾素-血管紧张素系统抑制剂,主要包括血管紧张素转化酶抑制剂(ACEi)和血管紧张素受体拮抗剂(ARB)两类。这两种药物作用于RAAS的不同部位,ACEi可以抑制ACE活性,从而减少血管紧张素、醛固酮和血管加压素的生成,同时增加肾素分泌。ARB则主要阻断血管紧张素II与血管紧张素受体(ATR)结合,并增加血管紧张素II在体内的浓度。临床前模型支持ACEi+ARB的合用,然而,在实际临床工作中,这种合用对CKD患者而言却存在安全隐患。
ONTARGET、ALTITUDE和VA NEPHRON-D研究的结果提示,在有心血管疾病危险因素的患者中,同时使用ACEi+ARB会增加不良事件(包括高钾血症、低血压和肾衰竭)的发生率。ONTARGET研究发现,雷米普利和替米沙坦合用于CKD合并糖尿病患者中时,不仅没有显著增加心血管获益,反而增加了低血压、晕厥和肾功能恶化的发生风险。ALTITUDE研究中,对于心血管事件和肾脏疾病进展风险较高的糖尿病患者,ACEi/ARB也不宜和阿利吉仑(一种直接肾素抑制剂)合用。这种疗法不仅会使患者的肾病加速进展为终末期肾脏病(ESRD),还可能造成低血压和高钾血症。VA NEPHRON-D研究表明,虽然ACEi+ARB可以延缓CKD进展,但会增加患者的全因或心血管死亡风险。
然而,对于部分患者,可以谨慎考虑ACEi+ARB联合使用。Val-HeFT和Charm研究表明,ACEi+ARB联合疗法对于存在心衰、基线蛋白尿较高、非糖尿病肾病的患者可能有潜在疗效。对于上述患者,ACEi+ARB可以显著降低心衰的发生风险,降低蛋白尿,对于非糖尿病CKD患者有更好的降压作用。但是对于基线血压并不高或血钾较高的患者,ACEi不能与ARB或肾素抑制剂合用。
SGLT-2i
SGLT-2是一种低亲和力但高容量的葡萄糖转运蛋白,主要在肾脏近曲小管表达,并负责肾脏几乎所有(约90%)的葡萄糖重吸收。SGLT-2i通过抑制葡萄糖重吸收,能够降低血液中的葡萄糖水平。此外,SGLT-2i还可以有效缓解肾病进展,降低蛋白尿,并且对心血管系统有显著受益。
但是,目前有多种SGLT-2i,它们该如何与ACEi/ARB或n-MRA联合使用呢?
01.卡格列净
CANVAS研究系列表明,对于估算肾小球滤过率(eGFR)≥30ml/min/1.73㎡的CKD合并糖尿病患者,卡格列净可以显著减缓肾病的进展,,并降低心血管和全因死亡风险。此外,CREDENCE研究表明,与RAASi单用相比,卡格列净+RAASi组患者发生肌酐加倍、ESRD、全因或心血管死亡的风险较小。特别是在心衰或卒中方面,优势显著。
02
达格列净
DAPA-CKD研究表明,对于CKD患者而言,与单用RAASi相比,达格列净+RAASi组的肾脏复合终点事件(ESRD、肌酐加倍、肾脏/心血管死亡)发生风险显著降低(HR = 0.61;95% CI,0.51~0.72;P<0.001)。而且,达格列净还可以显著降低心血管死亡风险,以及心血管相关住院风险。
03.恩格列净
EMPA-REG OUTCOME研究表明,对于糖尿病患者,恩格列净可以显著降低患者CKD的发生风险,并且减少微量蛋白尿的进展风险。EMPA-KIDNEY研究的对象则为CKD患者。入组患者的GFR在20~45ml/min/1.73㎡之间,或eGFR在45~90 ml/min/1.73㎡之间且尿白蛋白肌酐比(UACR)≥200mg/g。与单用RAASi相比,恩格列净组的肾脏疾病进展(HR = 0.71;95% CI,0.62~0.81)和死亡发生风险显著降低。在亚组分析中,不论患者是否合并糖尿病、基线eGFR水平,恩格列净都可以使患者的心肾受益。
总的来说,上述三种SGLT-2i都可以与ACEi/ARB联用,然而,剂量的个体化差异是需要注意的,建议根据患者的血压情况进行调整,以避免低血压的出现。
n-MRA
醛固酮分泌是肾上腺皮质对血管紧张素水平过高、血钾异常和/或容量降低的反应。醛固酮与醛固酮受体(MR)结合可调节血压、维持细胞外容量以及钠钾稳态。然而,MR过度激活会导致肾脏和心血管系统的炎症、纤维化,进而加速肾脏疾病的进展,最终可能导致终末期肾脏疾病(ESRD)。
ACEi/ARB的机制与n-MRA完全不同,且醛固酮对于动脉血压的影响似乎独立于RAAS之外。大量证据表明,醛固酮可以通过多种机制介导肾脏血管重塑,导致高血压血管病、高血压肾病和糖尿病肾病的进展。同时,与传统MRA相比,非奈利酮可以更有效地降低肾脏炎症水平,延缓肾脏纤维化,阻止肾脏血管重塑,有利于CKD患者预后。而部分传统MRA,因未有效结合MR,反而还可能引起MR受体异常激活,增加肾脏炎症反应和纤维化程度(图1)。
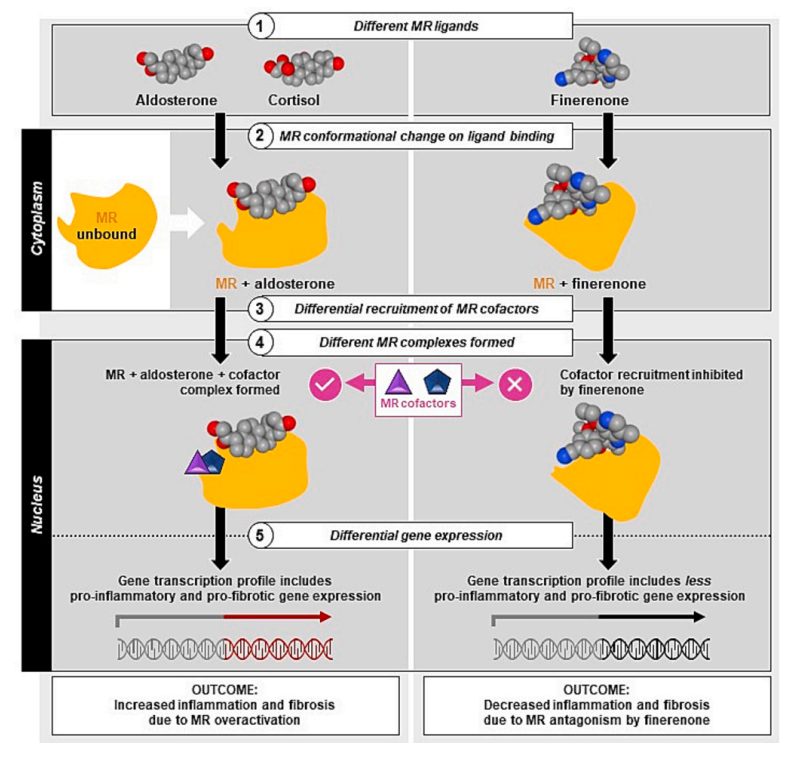
图1 传统MRA与n-MRA之间的机制差异
此外,传统甾体MRA治疗CKD存在一定的安全性问题。目前指南推荐传统甾体MRA,即螺内酯作为CKD合并难治性高血压的四线治疗选择。而且,患者的eGFR需>45ml/min/1.73㎡,同时血钾需≤4.5mEq/L。
而n-MRA,如非奈利酮的高钾血症发生风险显著低于螺内酯、依普利酮等传统甾体MRA。更重要的是,n-MRA具有较高的选择性,对炎症、纤维化的影响高于传统MRA。
此外,ACEi/ARB+n-MRA的疗效非常显著。FIDELIO和FIGARO研究表明,非奈利酮在肾脏疾病高风险人群(CKD 3~4期,合并白蛋白尿)中,可以降低CKD进展和心血管事件的发生风险。在各项亚组中,非奈利酮的心肾受益一致性较高。而且,对于中重度白蛋白尿症患者,非奈利酮的疗效显著。此外,非奈利酮对于CKD患者的血压影响较小,平均收缩压仅下降了约2mmHg,这表明n-MRA或不会影响患者肾脏的血流灌注。虽然,目前已公布的数据表明n-MRA对CKD合并2型糖尿病患者的疗效较好,但是没有数据表明n-MRA可以有效治疗所有种类的CKD或肾脏疾病。因此,FIND-CKD研究正在探明非奈利酮对于其他CKD和肾脏疾病的疗效与影响。由于n-MRA的机制,研究人员认为n-MRA应该对所有类型的肾脏疾病都有效。
多药联用
目前,SGLT-2i、ACEi/ARB以及n-MRA的临床获益各不相同(表1),因此选择治疗方案时需考虑患者的具体情况。例如,SGLT-2i和ACEi/ARB均可降低血压,在患者出现低血压时,可能需要减少ACEi/ARB的剂量甚至停用。而当患者存在高蛋白尿时,则可能需要增加SGLT-2i或ACEi/ARB的剂量。在n-MRA与ACEi/ARB联合使用时,需要密切监测患者的血钾水平,并及时调整药物剂量。
表1 三种药物的临床功效
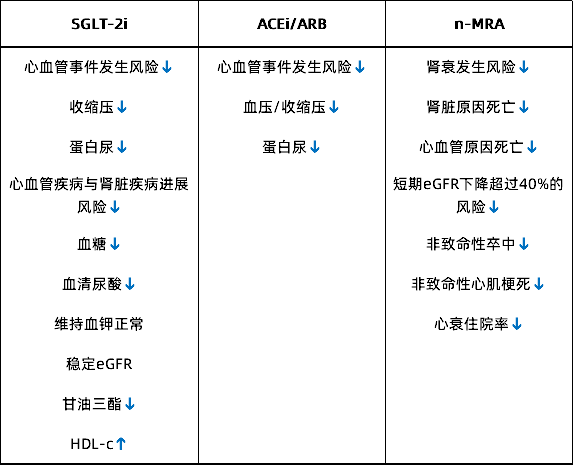
备注:HDL-c为高密度脂蛋白胆固醇
总的来说,ACEi/ARB+SGLT-2i可以显著降低患者的血压、蛋白尿和进一步进展为肾脏疾病的风险。另外,n-MRA可以显著降低肾脏炎症,甚至延缓肾脏纤维化的过程。因此,在根据患者的个体情况选择治疗方案时,积极调整药物剂量是非常重要的,以避免低血压等不良事件的发生。最好能三种药物联合治疗,通过降低血压、蛋白尿和炎症的机制全方位保护肾脏(图2)。
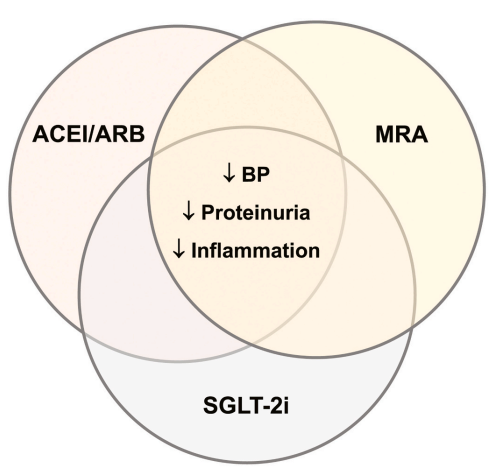
图2 三种药物三种机制,共同保护肾脏




